🧠 5択クイズ から復習に来た方へ
下のボタンから、要点解説の本文へジャンプできます 👇
🧩 まだクイズを解いていない方は、こちらから挑戦!
👉 【循環器疾患】5択クイズで学ぶ!心膜炎・心筋炎・心筋症・感染性心内膜炎
🔰 この記事について
- 本記事は、急性心膜炎・収縮性心膜炎・心タンポナーデ の要点を図解で整理した解説記事です(※5択クイズは別記事)。
- 国家試験や定期試験で頻出のポイントを中心に、病態・症状・検査・治療の違いがひと目で整理できる構成にしています。
🔗 関連記事
- 心内膜・心筋の疾患 については、以下の記事で詳しく解説しています👇
🩺 学習の進め方
本シリーズは
「5択クイズ編」+「要点解説編」 の2本立てです。
📌 おすすめの学習ステップ
- まず クイズ で理解度チェック
- 本記事で知識を整理
- もう一度クイズに挑戦して定着
🎯 こんな人におすすめ
🔍 出題ポイントのまとめ|急性心膜炎・収縮性心膜炎・心タンポナーデ

(管理人)
勉強を始める前に…
心膜・心筋の構造(位置関係)
を忘れてしまった人は、
先にこちらの記事で復習を👇
🧭 本文内の主要項目へジャンプ
▶ 急性心膜炎
▶︎ 収縮性心膜炎
▶︎ 心タンポナーデ
重要ポイントだけ
一気に復習したい方はこちら👇
急性心膜炎(Acute Pericarditis)
概念
- 心膜に炎症が起こることで生じる疾患です。
- 胸痛・心膜摩擦音・びまん性ST上昇
を三徴とし、
心嚢液貯留を伴うこともあります。
原因
- 多くは、ウイルス感染が原因と考えられています。
- しかし、ウイルスを直接証明するのは難しく、
臨床的には特発性心膜炎と診断されることが少なくありません。
- そのほかの原因:
症状
- 最も特徴的なのは胸痛です。
- 深呼吸や咳で増悪し、仰臥位で強くなります。
- 一方、座位で前かがみになると軽快するのが特徴です。
- 聴診では、
「ギュッ、ギュッ」という心膜摩擦音を聴取することがあります。
心電図の変化
- 炎症が心臓全体に及ぶため、
広範囲のST上昇(びまん性ST上昇)を認めます。 - 心筋梗塞のような
局所的なST上昇や異常Q波はみられません。
▶️ 心筋梗塞については、急性冠症候群 の記事へ
予後
- 多くは2週間以内に自然軽快し、
予後は良好です。 - ただし、再発を繰り返すこともあり、
慢性化すると収縮性心膜炎へ移行する場合があります。

(管理人)
急性心膜炎の3大ポイント👇
① 胸痛
② 心膜摩擦音
③ びまん性ST上昇
「胸痛+ST上昇」でも、
体位や呼吸で変化すれば心膜炎。
🧭 本文内の主要項目へジャンプ
▶ 急性心膜炎
▶︎ 収縮性心膜炎
▶︎ 心タンポナーデ
収縮性心膜炎(Constrictive Pericarditis)
概念
- 心膜の炎症が長期間続いた結果、
線維化・癒着・石灰化が起こり、
心膜が硬くなって心臓の動きを制限してしまう疾患です。 - 特に心室の拡張が障害されるため、
心拍出量の低下や
全身のうっ血症状(むくみ、腹水など)を引き起こします。
原因
- かつては結核性が多くみられましたが、
現在は減少しています。 - 現在は
症状
- 心臓が十分に拡張できないため、
右心不全症状が主体です。
- 左心不全症状(呼吸困難など)は比較的軽度です。
▶️ 心不全については → 心不全の記事へ
診断
- 聴診
拡張早期に「心膜叩打音(pericardial knock)」を聴取。
→ 硬くなった心膜に心臓がぶつかる音です。 - 画像検査(心エコー、CT、MRI)
心膜の肥厚・石灰化を確認します。 - 心臓カテーテル検査
dip and plateau(ディップ・アンド・プラトー)
- 「dip and plateau(ディップ・アンド・プラトー)」は、
収縮性心膜炎でみられる
右室圧波形の特徴的な形です。 - 心臓カテーテル検査で測定すると、
拡張期の圧が次のように変化します。
波形の意味
- dip:
拡張初期に血液が勢いよく流入するため、
圧が一時的に下がる部分。 - plateau:
硬くなった心膜のせいで
これ以上心室が拡張できず、
圧が一定になる部分。

(管理人)
「最初は拡張するが、
すぐ心膜にぶつかって止まる」
という心室の動きを、
圧波形がそのまま表しています。
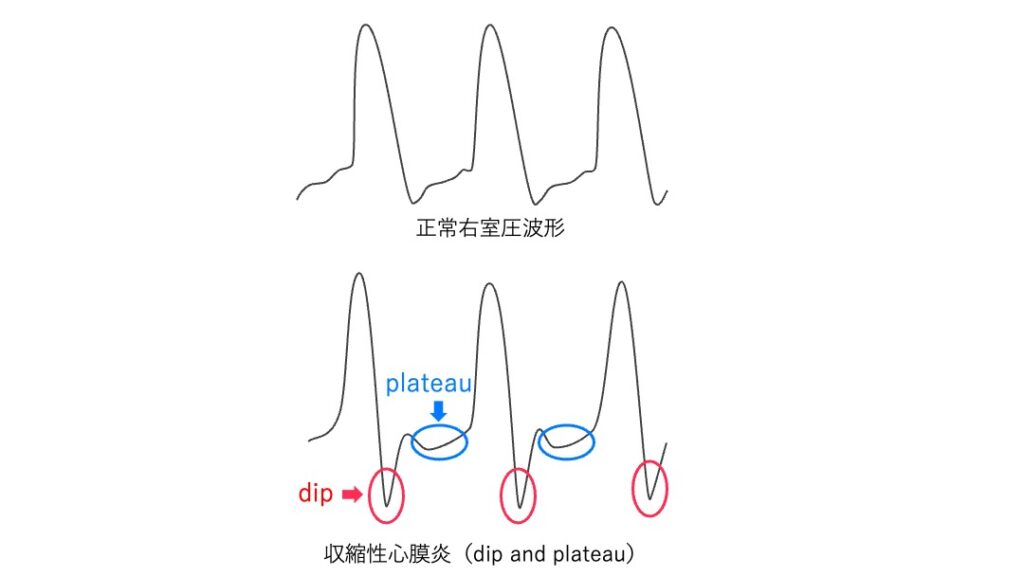
上は正常で、拡張期に圧が緩やかに上昇する。
下は収縮性心膜炎で、拡張早期に急な圧下降(dip)がみられ、
その後拡張が制限され圧が平坦化(plateau)する。
心膜の硬化により拡張が制限される状態を示す。
治療
- 根本的治療は
心膜剥離術(pericardiectomy)です。 - 利尿薬などで症状緩和は可能ですが、
根治には外科的治療が必要です。

(管理人)
収縮性心膜炎で押さえるべきは
① 拡張障害
② 心膜叩打音
③ dip and plateau
の3つ!
🧭 本文内の主要項目へジャンプ
▶ 急性心膜炎
▶︎ 収縮性心膜炎
▶︎ 心タンポナーデ
心タンポナーデ(Cardiac Tamponade)
概念
- 心膜腔に液体(心膜液や血液)が急激に貯留し、
心臓が外側から圧迫される病態です。 - 少量でも急速にたまると、
心室が拡張できなくなり、
心拍出量が低下します。 - 進行するとショックに至ります。

(管理人)
心タンポナーデは
特定の疾患名ではなく、
「心臓が圧迫され循環不全に陥る病態」
を指します。
原因
💡近年は医原性・外傷性が増加しています。
病態
- 液体が急速にたまると、
心膜が伸びる余裕がなく、
少量でも心内圧が上昇して
心室拡張が障害されます。 - その結果:
症状・所見
- 最も有名なのが Beckの三徴 です👇
- 血圧低下(心拍出量低下)
- 静脈圧上昇(頸静脈怒張)
- 心音減弱(心膜液で音が遮られる)
- その他の特徴として、
奇脈(吸気時に脈が触れにくくなる)があります。
- 吸気時には胸腔内圧が下がり、
静脈還流量が増えて右心系が拡張します。 - しかし心タンポナーデでは、
心膜内の圧が高いため心臓全体が十分に拡張できず、
右心室が拡張すると、
その分左心室が圧迫されて狭くなります。 - その結果、左室からの拍出量が減少し、
脈が弱くなる現象(奇脈)が生じます。
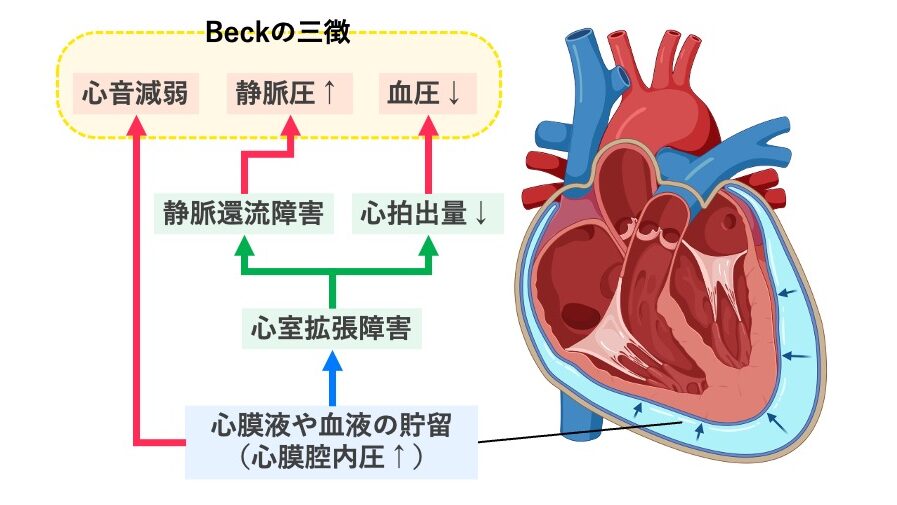
心タンポナーデの病態を示した図。
心膜腔に液体や血液が貯留し、心室の拡張障害を引き起こす。
結果として静脈還流が障害され、心拍出量が低下し、
Beckの三徴(心音減弱・静脈圧上昇・血圧低下)が出現する。
Created with BioRender.com
診断
- 心エコー検査が最も有用です。
- 心電図
低電位、電気的交互脈(心臓の揺れによる波形変化)
- 心タンポナーデでは、
心膜腔に液体(血液や滲出液など)がたまり、
心臓を外側から均等に圧迫しています。 - その中でも右室は壁が薄く、内圧が低いため、
最も圧迫の影響を受けやすい部位です。 - 拡張期には本来、
右室が血液を受け入れて大きく広がるはずですが、
心膜内圧が上昇していると、
右室内圧<心膜内圧 となり、
外側から押しつぶされるように右室壁が内側へへこみます。 - 心エコーでは、拡張早期に右室自由壁が
一瞬つぶれるように変形する所見として観察され、
これは心タンポナーデを強く示唆する重要所見です。
治療
- 生命を脅かす緊急状態であるため、
速やかな心膜穿刺(ドレナージ)で心嚢液を排出します。
- 原因が出血であれば外科的修復を行います。
- 貯留液の原因を特定し
(腫瘍性・感染性など)、
再発予防を図ります。

(管理人)
心タンポナーデは命に関わる緊急疾患です。
Beckの三徴
血圧低下
頸静脈怒張(静脈圧↑)
心音減弱
は必ず覚えましょう!
🧭 本文内の主要項目へジャンプ
▶ 急性心膜炎
▶︎ 収縮性心膜炎
▶︎ 心タンポナーデ
📝 チェックリストで重要ポイントを一気に確認!
□概念:心膜の急性炎症
□三徴:胸痛・心膜摩擦音・びまん性ST上昇
□胸痛:深呼吸や仰臥位で増悪、前屈で軽快
□心電図:広範囲ST上昇
□原因:ウイルス性(特発性が多い)
□予後:多くは自然軽快、再発することあり
□概念:心膜の線維化・石灰化による拡張障害
□本質:心室拡張制限 → 右心不全優位
□症状:頸静脈怒張・腹水・下肢浮腫・肝腫大
□聴診:心膜叩打音(pericardial knock)
□カテーテル:dip & plateau
□画像:心膜肥厚・石灰化
□治療:心膜剥離術(根治)
□概念:心膜腔に急速に液体貯留 → 心臓圧迫
□本質:心室拡張障害 → 心拍出量低下
□原因:心破裂・大動脈解離・外傷・医原性
□三徴(Beck):低血圧・頸静脈怒張・心音減弱
□奇脈:吸気時に収縮期血圧が10mmHg以上低下
□心エコー:心嚢液+拡張期右室虚脱
□治療:緊急心膜穿刺
※ 記事作成には正確を期しておりますが、内容に誤りや改善点がございましたら、お知らせいただけますと幸いです。
今後の教材作成の参考にさせていただきます。
🧭 本文内の主要項目へジャンプ
▶ 急性心膜炎
▶︎ 収縮性心膜炎
▶︎ 心タンポナーデ
🔗 関連記事
- 心内膜や心筋の疾患 については、以下の記事で解説しています👇
💯 心膜・心筋の疾患|理解度をクイズでチェック!
👇 以下の記事で5択クイズに挑戦できます。
🔗 循環器疾患の学習に役立つ関連記事
👇 循環器系の基本的な解剖生理を復習したい人はこちら
👇 循環器疾患の 5択クイズの記事一覧 はこちら
👇 循環器疾患の 図解つき要点解説の記事一覧 はこちら
👇 循環器疾患の 総合演習 はこちらから挑戦できます!
👇 循環器疾患の 頻出問題だけ 短時間で復習したい方はこちら









コメント